Финголимод
Этой статье нужно больше ссылок на другие статьи для интеграции в энциклопедию. |
Эта статья нарушает правило о недопустимости инструкций в энциклопедических статьях. |
Проверить информацию. |
| Финголимод | |
|---|---|
| Fingolimod | |
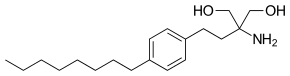 | |
| Химическое соединение | |
| ИЮПАК | 2-амино-2-(4-октилфенилэтил)пропан-1,3-диол |
| Брутто-формула | C19H33NO2 |
| Молярная масса | 370,471 |
| CAS | 162359-55-9 |
| PubChem | 107970 |
| DrugBank | DB08868 |
| Состав | |
| Классификация | |
| АТХ | L04AA27 |
Финголимод — иммуносупрессивный препарат, предназначенный для лечения рассеянного склероза. Он модулирует рецепторы сфингозин-1 -фосфата (SlP-рецепторов). Финголимод метаболизируется сфингозинкиназой до активного метаболита финголимода фосфата. В низких наномолярных концентрациях финголимода фосфат связывается с SlP-рецепторами лимфоцитов 1, 3, и 4 типов и быстро проникает в центральную нервную систему (ЦНС) через гематоэнцефалический барьер, связываясь с SlP-рецепторами нервных клеток 1, 3, и 5 типов. Связывая SlP-рецепторы лимфоцитов, финголимода фосфат блокирует способность лимфоцитов покидать лимфатические узлы, что приводит к перераспределению лимфоцитов в организме. При этом не происходит уменьшения общего количества лимфоцитов в организме. Перераспределение лимфоцитов приводит к снижению лимфоцитарной инфильтрации ЦНС, уменьшению выраженности воспаления и степени повреждения нервной ткани. В течение 4-6 часов после однократного приема препарата в дозе 0.5 мг число лимфоцитов крови снижается приблизительно до 75 % от исходного значения. При длительном ежедневном применении препарата число лимфоцитов продолжает снижаться в течение 2-х недель, достигая минимального показателя 500 клеток/мкл или приблизительно 30 % от исходного уровня. У 18 % больных отмечалось (по крайней мере, однократное) снижение числа лимфоцитов ниже 200 клеток/мкл.
При регулярном приеме препарата снижение числа лимфоцитов сохранялось. Поскольку большинство Т- и В-лимфоцитов постоянно проходят через лимфоидные органы, влияние финголимода на эти клетки выражено в наибольшей степени. Однако около 15-20 % Т-лимфоцитов, являющихся эффекторными клетками памяти и играющими важную роль в периферическом иммунном контроле, не проходят через лимфоидные органы и не подвержены воздействию финголимода. В течение нескольких дней после прекращения приема препарата в крови отмечается повышение числа лимфоцитов. Нормализация количества лимфоцитов происходит через 1-2 месяца после прекращения лечения. Постоянный прием финголимода приводит к небольшому снижению числа нейтрофилов приблизительно до 80 % от исходного показателя. Моноциты не подвержены воздействию финголимода. При применении у пациентов с ремиттирующим рассеянным склерозом (средний балл по шкале инвалидности, EDSS, 2.0) финголимод в дозе 0.5 мг снижал частоту клинических обострений болезни на 54 %. При приеме препарата у 70-% отмечалась стабильная ремиссия в течение 2-х лет (по сравнению с 45,6 % в группе плацебо). Финголимод достоверно снижал риск прогрессирования нетрудоспособности. При применении препарата достоверно увеличивалось время до наступления 3-месячного и 6-месячного периода подтвержденного прогрессирования нетрудоспособности (оцениваемого как повышение оценки по шкале EDDS от исходных показателей) по сравнению с плацебо. Результаты магнитно-резонансной томографии (МРТ) головного мозга больных ремиттирующим рассеянным склерозом, на фоне лечения финголимодом подтверждают значительное снижение активности течения заболевания (интенсивности воспалительного процесса в ЦНС, размеров и количества очагов демиелинизации).
Фармакокинетика[править | править код]
Фармакологически активным метаболитом является (8)-энантиомер финголимода фосфата.
Абсорбция[править | править код]
При приеме внутрь абсорбируется >85 % дозы. Абсорбция финголимода происходит медленно (время достижения максимальной концентрации в плазме крови, tmax12-16 ч). Финголимод абсорбируется медленно и в значительной степени (>85 %). Абсолютная биодоступность при приеме внутрь составляет 93 %. Равновесная концентрация в плазме крови достигается в течение 1-2 месяцев регулярного приема препарата (1 раз в сутки). Равновесная концентрация финголимода приблизительно в 10 раз выше, чем его концентрация после первого приема. После многократного приема 0.5 или 1. 25 мг 1 раз в сутки концентрации финголимода и финголимода фосфата повышаются, вероятно, пропорционально дозе. Пища не влияет на максимальную концентрацию (Стах) или экспозицию (AUC — площадь под кривой «концентрация-время») финголимода или финголимода фосфата.[1]
Распределение[править | править код]
Финголимод значительно распределяется в эритроцитах (фракция препарата в клетках крови 86 %). Финголимода фосфат имеет меньшую способность проникать в клетки крови (фракция в клетках крови <17 %). Финголимод и финголимода фосфат в высокой степени связываются с белками плазмы крови (>99 %). Связь финголимода и финголимода фосфата с белками не изменяется у пациентов с нарушениями функции почек или печени. Финголимод в значительной степени распределяется в тканях организма (объем распределения около 1,200±260 л).[1]
Биотрансформация[править | править код]
У человека биотрансформация финголимода происходит в результате обратимого стереоселективного фосфорилирования до фармакологически активного (S)-энантиомера финголимода фосфата, и за счет окислительной биотрансформации главным образом посредством изофермента цитохрома Р450 4F2, и последующей деградацией аналогично жирным кислотам до неактивного метаболита и с формированием фармакологически неактивных неполярных аналогов церамида финголимода. После однократного приема внутрь в плазме крови выявлялись (в течение приблизительно 1 месяца) неизмененный финголимод (23 %), финголимода фосфат (10 %), неактивные метаболиты (МЗ кислый карбоксильный метаболит (8 %), метаболиты церамида М29 (9 %) и М30 (7 %)).[1]
Выведение[править | править код]
Плазменный клиренс финголимода 6.3±2.3 л/ч, средний кажущийся период полувыведения (Ti/2) — 6-9 дней. Снижение концентраций финголимода и финголимода фосфата в плазме крови в терминальной стадии происходит параллельно, что приводит к сходному периоду полувыведения. После приема внутрь около 81 % дозы выводятся с мочой в виде неактивных метаболитов. Неизмененный финголимод и финголимода фосфат не выводятся с мочой, но являются основными соединениями в кале (количество каждого < 2,5 % от дозы). В течение 1 месяца выводится около 89 % дозы препарата.[1]
Фармакокинетика в отдельных случаях[2][править | править код]
Пол, этническая принадлежность, нарушения функции почек (от легкой до тяжелой степени) и нарушения функции печени (от легкой до умеренной степени) не оказывают влияния на фармакокинетику финголимода и финголимода фосфата. Применение препарата у пациентов с тяжелыми нарушениями функции печени (>9 баллов по шкале Чайлд-Пью) приводит к повышению AUC на 103 % и 29 % для финголимода и финголимода фосфата соответственно. Т1/2 удлиняется на 50 %. Механизм элиминации финголимода и результаты популяционных фармакокинетических исследований позволяют предположить, что коррекции дозы препарата у пожилых пациентов не требуется. Однако клинический опыт применения финголимода у пациентов в возрасте старше 65 лет ограничен.
Показания[2][править | править код]
Ремиттирующий рассеянный склероз (РРС) — для уменьшения частоты клинических обострений болезни и снижения риска прогрессирования нетрудоспособности.
Противопоказания[править | править код]
- Гиперчувствительность к финголимоду или любому другому компоненту препарата.
- Беременность и период грудного вскармливания.
Эффективность и безопасность применения препарата Гилениа у детей и подростков в возрасте до 18 лет не установлены.
С осторожностью[2][править | править код]
Следует с осторожностью назначать препарат пациентам в возрасте > 65 лет (ограниченное количество данных по применению), с тяжелыми нарушениями функции печени (>9 баллов по шкале Чайлд-Пью), с сахарным диабетом (риск развития макулярного отека), а также при наличии увеита в анамнезе.
Брадиаритмия[править | править код]
Поскольку безопасность терапии препаратом у пациентов с патологической брадикардией, обусловленной АВ-блокадой II и III степени (текущей или в анамнезе) или с синдромом слабости синусового узла не изучалась, данной категории больных Гилению следует назначать только в случае, если польза от лечения превышает потенциальный риск (возможность развития тяжелых аритмий), обеспечив тщательный контроль за состоянием пациентов. Также следует соблюдать осторожность у пациентов с низкой частотой сердечных сокращений (ЧСС) в покое, менее 55 ударов в минуту (низкая частота ЧСС, не связанная с нарушениями функции сердца), а также при одновременном применении бета-адреноблокаторов.[3]
Дозировка[править | править код]
Рекомендуемая доза препарата составляет одна капсула 0.5 мг внутрь 1 раз в сутки вне зависимости от времени приема пищи. В случае пропуска приема, на следующий день Гилению применяют в обычное время. Препарат предназначен для длительного лечения. Пациентам с атриовентрикулярной блокадой высокой степени или синдромом слабости синусового узла, с низкой частотой сердечных сокращений (< 55 ударов в минуту) в покое или при одновременном приеме |3-адреноблокаторов необходимо обеспечить наблюдение в течение 6 часов после начала лечения для подтверждения хорошей переносимости препарата. Пациенты, получавшие ранее лечение интерфероном-бета и глатирамера ацетатом, при хорошей переносимости (отсутствие нейтропении), могут быть переведены на лечение препаратом Гилениа. Не требуется коррекции дозы препарата в зависимости о расы и пола пациента, у пациентов с нарушениями функции почек, а также у больных с легкими и умеренными нарушениями функции печени.
Прекращение лечения препаратом[править | править код]
При прекращении приема препарата необходимо учитывать, что нормализация количества лимфоцитов происходит через 1-2 месяца после последнего применения Гилении. Поскольку при назначении иммунодепрессантов в течение 1-2 месяцев после прекращения приема Гилении возможно дополнительное угнетающее действие на иммунную систему, необходимо соблюдать осторожность при применении иммунодепрессантов вскоре после прекращения лечения препаратом.
Побочное действие[править | править код]
При применении Гилении в дозе 0.5 мг отмечались следующие серьезные нежелательные явления (НЯ): инфекции, макулярный отек и преходящая атриовентрикулярная блокада в начале лечения. Наиболее часто (частота >10 %) при применении препарата в дозе 0.5 мг наблюдались головная боль, грипп, диарея, боль в спине, повышение активности «печеночных» ферментов и кашель. Самой частой причиной (частота более 1 %) прекращения терапии препаратом (в дозе 0.5 мг) являлось повышение активности «печеночных» ферментов (3.8 %). Ниже представлены нежелательные явления (НЯ), отмечавшиеся при применении препарата Гилениа в дозе 0.5 мг с частотой >1 % (по сравнению с плацебо). НЯ распределены в соответствии с частотой возникновения. Для оценки частоты использованы следующие критерии: очень часто (>1/10); часто (>1/100, <1/10); нечасто (>1/1,000, <1/100); редко £1/10,000, <1/1,000); очень редко (<1/10,000), включая отдельные сообщения. В пределах каждой группы частоты НЯ располагаются в порядке убывания степени серьезности.
Инфекции и инвазии[править | править код]
очень часто — инфекции, вызванные вирусом гриппа; часто — инфекции, вызванные вирусом герпеса, бронхит, синусит, гастроэнтерит, грибковые инфекции; нечасто — пневмония.
Со стороны системы кроветворения и лимфатической системы[править | править код]
часто — лимфопения, лейкопения.
Психические нарушения[править | править код]
часто — депрессия; нечасто — ухудшение настроения.
Со стороны нервной системы[править | править код]
очень часто — головная боль; часто — головокружение, парестезии, мигрень.
Со стороны органа зрения[править | править код]
часто — нечеткость зрения, боль в глазах; нечасто — макулярный отек.
Со стороны сердечно-сосудистой системы[править | править код]
часто — брадикардия, повышение артериального давления.
Со стороны дыхательной системы[править | править код]
очень часто — кашель; часто — одышка.
Со стороны пищеварительной системы[править | править код]
очень часто — диарея.
Дерматологические реакции[править | править код]
часто — экзема, алопеция, зуд.
Со стороны костно-мышечной системы[править | править код]
очень часто — боль в спине.
Общие нарушения[править | править код]
часто — астения, снижение массы тела.
Изменения лабораторных показателей[править | править код]
очень часто — повышение активности аланинаминотрансферазы (АЛТ); часто — повышение активности гамма-глутамилтрансферазы (ГГТ), повышение активности «печеночных» ферментов, нарушение функциональных проб печени, повышение триглицеридов крови.
Инфекции[править | править код]
При применении препарата в клинических исследованиях в рекомендуемой дозе (0.5 мг 1 раз в сутки) у пациентов с РРС общая частота инфекций (72 %) и серьезных инфекций (2 %) была сходной с таковой в группе плацебо. Однако у пациентов, получавших Гилению, чаще отмечались бронхит и пневмония.
Макулярный отек[править | править код]
При применении препарата в рекомендуемой дозе в клинических исследованиях у пациентов с РРС частота отека макулы составляла 0,4 %. В большинстве случаев развитие макулярного отека наблюдалось в течение 3-4 месяцев после начала лечения. В ряде случаев наблюдался отек макулы без клинических проявлений (выявленный при рутинном офтальмологическом обследовании), у некоторых пациентов макулярный отек сопровождался нечеткостью зрения или снижением остроты зрения. При прекращении лечения препаратом в большинстве случаев происходило снижением выраженности или спонтанное разрешение отека макулы. Частота развития макулярного отека повышалась при наличии в анамнезе увеита (17 % у пациентов с увеитом в анамнезе и 0,6 % — без увеита).
Брадиаритмия[править | править код]
В клинических исследованиях в начале лечения препаратом в рекомендуемой дозе отмечалось транзиторное уменьшение числа сердечных сокращений (ЧСС) и замедление атриовентрикулярной проводимости. При этом максимальное снижение ЧСС наблюдалось в течение первых 4-5 ч после приема препарата (среднее снижение на 8 ударов в минуту), и 70 % отрицательного хронотропного эффекта достигается в первый день применения. Снижение ЧСС ниже 40 ударов в минуту отмечалось в редких случаях. При продолжении лечения ЧСС возвращалось к исходному значению в течение 1 месяца. У большинства пациентов брадикардия протекает бессимптомно, однако, в ряде случаев у больных наблюдались клинические проявления легкой и умеренной степени, включая головокружение, усталость и ощущение сердцебиения, которые купировались без медицинского вмешательства в течение 24 часов после начала терапии. В начале применения препарата также наблюдалось повышение частоты преждевременных сокращений предсердий, однако частота фибрилляции/трепетания предсердий, желудочковых аритмий или эктопического желудочкового ритма не возрастала. Финголимод не оказывал влияния на сердечный выброс, автономные изменения сердечной деятельности, включая суточные колебания ЧСС, ответ на физическую нагрузку. В клинических исследованиях в начале терапии Гиленией в дозе 0.5 мг у пациентов с РРС атриовентрикулярная блокада (АВ-блокада) I степени (удлинение времени проведения импульса при электрографическом исследовании, ЭКГ) наблюдалась в 4,7 % (1.5 % в группе плацебо). АВ-блокада II степени была выявлена у менее чем 0,5 % больных, получавших Гилению в рекомендуемой дозе. Нарушения проводимости, как правило, были транзиторными бессимптомными и проходили в течение первых 24 ч после начала лечения. Хотя в большинстве случаев для купирования данных ЭКГ не требовалось медицинского вмешательства, в одном случае у пациента, получавшего Гилению в рекомендуемой дозе, бессимптомная АВ-блокада II степени была купирована с помощью изопреналина. Повышение артериального давления. В клинических исследованиях применение препарата в дозе 0.5 мг у пациентов с РРС отмечалось небольшое повышение артериального давления (АД) в среднем на 1 мм рт. ст. Повышение АД наблюдалось приблизительно через 2 месяца после начала лечения и сохранялось при продолжении терапии. Повышение АД отмечалось у 6,1 % пациентов, получавших Гилению в рекомендуемой дозе (3.8 % в группе плацебо). Повышение активности «печеночных» ферментов. В клинических исследованиях у пациентов, получавших Гилению в рекомендуемой дозе 0.5 мг, в 8,5 % и 1,9 % случаев отмечалось бессимптомное повышение активности «печеночных» ферментов, в >3 раза и в >5 раз превышающее верхнюю границу нормы (ВГН), соответственно. В большинстве случаев повышение активности «печеночных» ферментов наблюдается в течение первых 3-4 месяцев терапии. Нормализация активности «печеночных» ферментов в плазме крови происходила приблизительно через 2 месяца после прекращения приема препарата. У небольшого количества пациентов с повышенной активностью «печеночных» ферментов >5хВГН, продолжавших лечение препаратом, нормализация активности ферментов произошла приблизительно через 5 месяцев терапии.
Взаимодействие с другими лекарственными средствами[править | править код]
Учитывая возможность дополнительное угнетающее влияния на иммунную систему, следует соблюдать осторожность при применении финголимода вместе с противоопухолевыми средствами, иммунодепрессантами или иммуномодуляторами. Также необходимо с осторожностью назначать финголимод пациентам, получавшим ранее в течение длительного времени препараты, подавляющие иммунную систему, такие как натализумаб или митоксантрон. В клинических исследованиях при применении финголимода у пациентов с РРС, прилучавших короткие курсы глюкокортикостероидов, не отмечалось повышения частоты инфекций. Финголимод можно применять в комбинации с лекарственными средствами, снижающими частоту сердечных сокращений (ЧСС), такими как атенолол и дилтиазем. При применении финголимода с атенололом отмечалось дополнительное 15 % снижение ЧСС в начале лечения. У пациентов, получавших финголимод вместе дилтиаземом, дополнительного снижения ЧСС, не наблюдалось. Учитывая возможное дополнительное угнетающее влияние на ЧСС, следует соблюдать осторожность при назначений финголимода вместе с бета-адреноблокаторами (особенно в начале лечения). Применение Гилении у пациентов, получающих антиаритмические препараты Iа класса (например, хинидин, прокаинамид) или III класса (например, амиодарон, соталол), не изучалось. Поскольку при применении антиаритмических препаратов Iа и III классов возможно развитие брадиаритмии, Гилению не следует назначать вместе с данными противоаритмическими препаратами. Финголимод первично метаболизируется посредством изофермента CYP4F2, значительный вклад вносят также изоферменты CYP2D6*1, 2Е1, ЗА4, и 4F12. Вовлечение большого числа изоферментов CYP в окисление финголимода позволяет предположить, что метаболизм финголимода и финголимода фосфата не будет подвержен существенному ингибированию в присутствии одного специфического ингибитора изоферментов CYP. Маловероятно влияние финголимода и финголимода фосфата на клиренс препаратов, метаболизирующихся с помощью основных изоферментов CYP. Также маловероятно отрицательное влияние препарата (ингибирование) на транспорт внутрь и наружу клетки лекарственных средств или биопрепаратов, являющихся субстратами основных транспортных белков. Одновременное применение финголимода с кетоконазолом приводило к умеренному (в 1.7 раза) повышению экспозиции финголимода и финголимода фосфата (оценка по AUC). На экспозицию финголимода и финголимода фосфата не оказывало влияние одновременное применение вместе с изопреналином или атропином. Одновременное применение с атенололом, дилтиаземом или циклоспорином не влияло на фармакокинетику финголимода или финголимода фосфата. В клинических исследованиях у пациентов с РРС не отмечалось значительного влияния флуоксетина и пароксетина (мощные ингибиторы CYP2D6) и карбамазепина (мощный индуктор изофермента) на концентрацию финголимода или финголимода фосфата. Также на фармакокинетику финголимода и финголимода фосфата не оказывали клинически значимого влияния на концентрацию (<20 %): баклофен, габапентин, оксибутинин, амантадин, модафинил, амитриптилин, прегабалин, глюкокортикостероиды, пероральные контрацептивны.
Вакцинация[править | править код]
Поскольку использование живых вакцин может повышать риск развития инфекций, при применении препарата не следует проводить иммунизацию живыми вакцинами. Во время терапии препаратом, а также в течение 2-х месяцев после прекращения лечения финголимодом вакцинация может быть менее эффективной.
Передозировка[править | править код]
Данных о передозировке препарата у больных с РРС нет. Здоровые добровольцы удовлетворительно переносили однократный прием препарата в дозе 40 мг (доза в 80 раз превышающая суточную рекомендуемую), при этом у 5 из 6 добровольцев была выявлена незначительная обструкция дыхательных путей, сопровождающаяся ощущением легкого стеснения в грудной клетке или чувством дискомфорта. Финголимод не удаляется из организма посредством диализа и плазмафереза.
Инфекции[править | править код]
Поскольку при применении препарата возможно повышение риска развития инфекций, во время лечения Гиленией у пациентов с симптомами инфекционного процесса необходимо проводить эффективные диагностические и терапевтические мероприятия. Выведение финголимода после прекращения лечения может происходить в течение 2-х месяцев, поэтому на этот период необходимо сохранять настороженность в отношении развития инфекций. Больных, получающих терапию препаратом, следует проинструктировать о необходимости незамедлительно сообщать врачу обо всех симптомах инфекции. При развитии тяжелых инфекций на фоне терапии препаратом, лечение Гиленией необходимо прекратить. Возобновлять лечение Гиленией следует, только если польза от терапии превышает возможный риск.
Макулярный отек[править | править код]
Поскольку на фоне терапии препаратом возможно развитие отека макулы в первые 3-4 месяца приема Гилении, рекомендуется проводить офтальмологическое обследование. У пациентов с увеитом в анамнезе, а также у больных с сопутствующим сахарным диабетом отмечается повышенный риск развития макулярного отека. Поскольку применение препарата у пациентов с РРС и сопутствующим сахарным диабетом не изучалось, больным с сахарным диабетом или увеитом в анамнезе рекомендуется проводить офтальмологическое обследование до начала и во время терапии Гиленией. При выявлении у пациентов нарушений зрения на фоне терапии препаратом, необходимо провести осмотр глазного дна, особенно макулярной области. В случае развития отека макулы лечение препаратом следует прекратить. Риск развития повторного отека макулы при возобновлении терапии Гиленией не изучался. Возобновлять лечение Гиленией следует, только если польза от терапии превышает возможный риск для пациента.
Брадиаритмия[править | править код]
При развитии брадиаритмии на фоне терапии препаратом при необходимости должны быть начаты соответствующие мероприятия, обеспечено наблюдение за пациентом вплоть до купирования данного нарушения. Учитывая возможное влияние финголимода на ЧСС и атриовентрикулярную проводимость после прекращения применения препарата, необходимо соблюдать все предосторожности в отношении нарушений функции сердца в течение 2-х недель после последнего приема Гилении.
Нарушения функции печени[править | править код]
При появлении симптомов, позволяющих предположить развитие нарушений функции печени (рвота неизвестной этиологии, желтуха и т. д.) необходимо провести исследование активности «печеночных» ферментов, и при выявлении поражения печени, прекратить прием препарата.
Влияние на способность управлять автотранспортом и работать с механизмами[править | править код]
Пациентам, у которых на фоне применения Гилении возникают такие нежелательные явления как головокружение и нарушения зрения, не следует управлять автотранспортом или работать с механизмами до полного исчезновения данных побочных эффектов.
Примечания[править | править код]
- ↑ 1 2 3 4 Финголимод — описание вещества, фармакология, применение, противопоказания, формула (англ.). РЛС®. Дата обращения: 8 июля 2023. Архивировано 8 июля 2023 года.
- ↑ 1 2 3 Источник. Дата обращения: 8 июля 2023. Архивировано 8 июля 2023 года.
- ↑ Синдром слабости синусового узла - СССУ, диагностика и лечение в СПб, цена. www.gosmed.ru. Дата обращения: 8 июля 2023. Архивировано 8 июля 2023 года.